“Ver un vaso de agua me daba pánico”: la historia de Claudio y la "familia" que le devolvió la vida al volver a tragar
La Unidad de Foniatría y Logopedia del hospital Juan Ramón Jiménez es todo un referente en el abordaje clínico de la disfagia, un trastorno que el 90% de las personas que lo tienen no lo saben
Claudio Carreño tiene una recuperación meteórica después de perder más de 20 kilos, quedarse sin voz y sin poder tragar

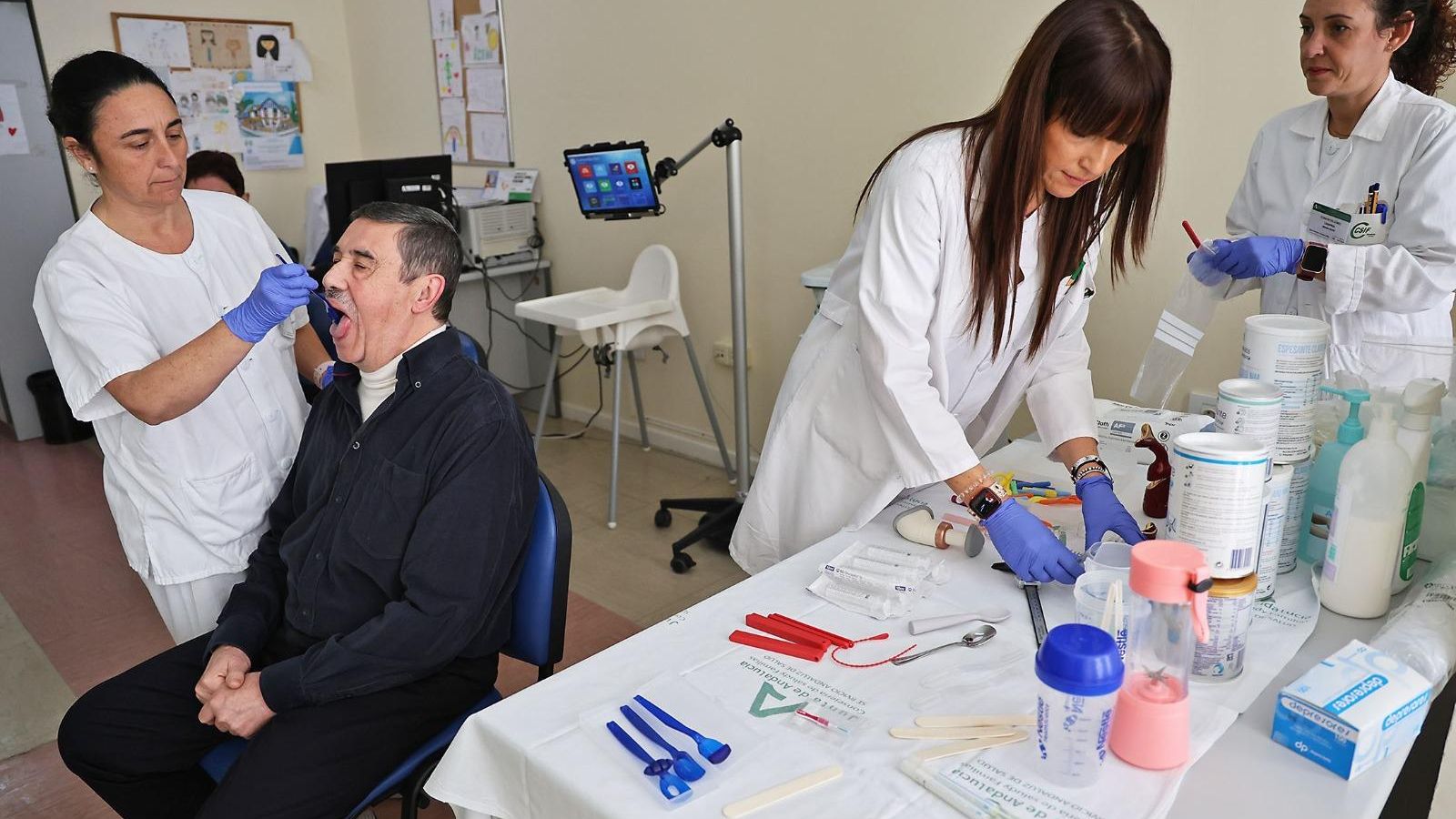
"Ver un vaso de agua me daba pánico". Un rotundo Claudio Carreño reconoce haber dudado acerca de si algún día volvería a llevarse a la boca un simple sorbo de agua sin sentir miedo. Después de dos meses y medio en la UCI por una miastenia -una enfermedad por la debilidad en los músculos-, este paciente onubense se topó con una nueva realidad: 22 kilos menos, casi sin voz y sin poder tragar. Había perdido fuerza, autonomía y hasta la seguridad de su propio cuerpo, pero no todo fue negativo. Perdió mucho, y ganó otro tanto con la familia de profesionales que encontró en la Unidad de Foniatría y Logopedia del Servicio de Medicina Física y Rehabilitación del hospital Juan Ramón Jiménez, que le acompañó para devolverle la vida que creía haber dejado atrás. Hoy, Claudio asegura que corre y que come "como una lima", bromea, al tiempo que agradece la ayuda recibida para volver a tragar y compartir una comida. La historia de este paciente es el hilo conductor de un servicio de referencia provincial y nacional que, aunando técnica y humanidad, aborda la disfagia, un trastorno tan invisible como peligroso.
Claudio padece, desde la miastenia que sufrió, de disfagia o, en otras palabras, de dificultad para tragar. "No podía andar, ni levantarme, ni tragar... ver un vaso de agua me daba miedo", reconoce. Fue entonces cuando se convirtió en un miembro más de la "familia", como él mismo define, de la Unidad de Foniatría y Logopedia. Dentro de ella, "comencé una recuperación que me ha llevado meses, meses de médicos, logopedas, masajes, ejercicios y mucha paciencia", pone de manifiesto, toda vez que insiste en "el miedo que tenía de ahogarme al beber o comer". No desistió y poco a poco fue adaptándose a los alimentos gracias a la labor asistencial de los profesionales de la Unidad dirigida a la rehabilitación de la voz y de la deglución, pero también al soporte emocional que le brindaban. "Esta gente me trató con un cariño increíble, hay que caer enfermo para saber de su importancia", añade.

El caso de Claudio es un fiel reflejo de la importancia del trato cercano, según asegura Silvia Muñoz, coordinadora de la Unidad y vicepresidenta de la Sociedad de Rehabilitación Foniátrica (Sorefon), filial de la Sociedad Española de Rehabilitación y Medicina Física (Sermef). "Él no toleraba determinadas texturas y teníamos que hacer un intenso trabajo para adaptar su alimentación sin que perdiera su seguridad ni las ganas de comer". Y para ello, prosigue, "es fundamental que todos los especialistas de la Unidad -médicos, enfermeras, logopedas o auxiliares- estemos coordinados"; de ahí "la importancia de trabajar de forma multidisciplinar y personalizada con paciente".
El 90% de las personas con disfagia no lo saben
La disfagia, tal y como explica la doctora Muñoz, es un trastorno que consiste en la dificultad para "tragar alimentos, líquidos, fármacos e incluso la propia saliva". En ocho de cada diez casos se debe a una alteración orofaríngea -desde la boca hasta la entrada del esófago- que puede presentar distintos niveles de gravedad. Esta alteración, explica Silvia Muñoz, "compromete la eficacia de la deglución, dificultando la correcta ingesta de nutrientes y líquidos, y también su seguridad, ya que parte del contenido ingerido puede desviarse hacia la vía aérea, generando complicaciones graves como infecciones respiratorias o neumonías por aspiración".

Muñoz tilda de "diversas" las causas, dado que la disfagia puede aparecer asociada a enfermedades neurológicas -ictus, traumatismos craneoencefálicos, Parkinson o esclerosis lateral amiotrófica (ELA)-, a patologías neuromusculares, metabólicas, inmunitarias, respiratorias o digestivas; así como también puede originarse por procesos inflamatorios o infecciosos, tumores de cabeza y cuello o como efecto secundario de determinados medicamentos.
Las estimaciones de los expertos apuntan a que en España hay más de 2,5 millones de personas que podrían padecer disfagia -un 5% de la población-, pero lo cierto es que solo uno de cada diez recibe un diagnóstico. "Es un síntoma muy infradiagnosticado porque siempre se ha pensado que comer es un acto innato que se recupera solo; y no es así, dado que si los síntomas pasan desapercibidos y no se trata, pueden aparecer complicaciones relacionadas con la seguridad de la deglución", sostiene Muñoz. Asimismo, pone el foco en los mayores, pues entre el 30% y el 40% de las personas con más de 65 años presentan dificultades para tragar", mientras que llama a estar alertas con ciertos signos "como la tos durante la comida, la sensación de residuos en la garganta después de tragar, los catarros frecuentes o la pérdida de líquidos, peso y apetito".
Recomendaciones de cara a la Navidad
Con motivo de las fechas navideñas, la Unidad ofrece recomendaciones específicas para garantizar una alimentación segura en personas con dificultades de deglución. Por ello, aconsejan mantener un ambiente tranquilo durante las comidas para evitar distracciones; escoger alimentos homogéneos, sin grumos ni elementos duros, que sean blandos y fáciles de masticar; y evitar bebidas espumosas, alimentos muy secos o resbaladizos, así como mezclas de doble textura. También se recomienda ingerir pequeñas cantidades, masticar con calma, tomar sorbos pequeños de líquidos y mantener una postura erguida, con la cabeza ligeramente inclinada hacia delante al tragar.
Sus consecuencias pueden ser "graves", según la especialista. Además del riesgo de neumonía por aspiración, la disfagia "puede conducir a deshidratación, desnutrición y un notable deterioro de la calidad de vida, en tanto que limita la capacidad de disfrutar de las comidas, reduce la variedad de alimentos y dificulta la participación social".

La Unidad de Foniatría y Logopedia del Juan Ramón Jiménez cuenta con una unidad especializada en Disfagia Orofaríngea de referencia provincial, consolidada como un "recurso clave" en la atención de estos pacientes. La misma es un "referente nacional" en la formación de residentes y profesionales sanitarios en valoración instrumental de la disfagia, aquello en el que están especializados los expertos de un equipo compuesto por dos médicos rehabilitadores, cuatro logopedas expertas en rehabilitación de la disfagia y una TCAE formada en el apoyo a las exploraciones y el manejo del material técnico. Entre todos, atienden cada año un millar de consultas y, después de una década desde su creación, han evaluado ya a más de 10.000 personas derivadas desde los diferentes hospitales de la provincia, "ya sea desde Neurología, Medicina Interna, Pediatría, Oncología o desde la propia planta, especialidades todas ellas con las que trabajamos estrechamente", cuenta Silvia Muñoz.

Acerca del procedimiento clínico, la coordinadora explica que el equipo evalúa la capacidad de deglución de los pacientes mediante protocolos clínicos estandarizados y pruebas instrumentales como la videofibroendoscopia. A partir del diagnóstico, se diseñan tratamientos personalizados que pueden incluir ejercicios terapéuticos, maniobras deglutorias y pautas específicas para adaptar los alimentos y bebidas a las necesidades de cada persona. "Muchos pacientes requieren modificar la textura de los alimentos o la consistencia de los líquidos para evitar atragantamientos", añade Silvia Muñoz. En los casos más severos, prosigue, la nutrición enteral mediante sonda "puede ser necesaria para garantizar una ingesta segura".
"Un trabajo conjunto con la familia"
Una pata muy importante dentro de la rehabilitación del paciente es la logopedia. "De forma general, trabajamos la estimulación y el fortalecimiento oromotor", además de "la consistencia y textura de los alimentos, las posiciones de seguridad y diferentes maniobras compensatorias que enseñamos tanto al paciente como a la familia para evitar atragantamientos o aspiraciones", explica la logopeda de la Unidad, Begoña Clavijo, quien cree que la clave "es el trabajo conjunto y estar muy cerca del paciente y de su entorno”.
En resumen, sostiene la logopeda, "hacemos todo lo necesario para conseguir los objetivos terapéuticos de recuperación total de los pacientes", sin perder nunca el foco "de que se sienta acompañados". "En los momentos complicados de salud que plantea esta patología, la Unidad siempre intenta ser un referente profesional y humano para los pacientes y sus familias", finaliza Begoña Clavijo.
También te puede interesar
Lo último






