La UCI del hospital Infanta Elena de Huelva, a corazón abierto
El mayor tesoro de la Unidad de Cuidados Intensivos son unos profesionales que se desviven por unos pacientes que, lejos de lo que puede decir la creencia popular, llegan porque se pueden recuperar
Galería fotográfica | Las imágenes de todo lo que sucede en un día en la UCI del hospital Infanta Elena

La creencia popular tiende a esbozar la Unidad de Cuidados Intensivos (UCI) como un lugar repleto de aparatos y maquinaria -que no deja de ser cierto-, pero a menudo 'olvida' el mayor de los tesoros custodiados dentro del servicio: sus profesionales, aquellos que dan el calor humano necesario para eliminar el ambiente frío y hostil que se le presupone a los hospitales.
Tampoco es del todo acertado el pensamiento de que la UCI es un lugar en el que la vida está siempre en juego porque, pese a que la mortalidad es más alta en un paciente que está en cuidados intensivos que en uno que no lo está, la misma recibe a los pacientes que tienen posibilidades de recuperación. "La Unidad de Cuidados Intensivos asiste a quienes tienen una enfermedad aguda o una enfermedad crónica reagudizada, pero con posibilidades reales de recuperación, de ser reversibles. Es el apoyo o, dicho de otro modo, la muleta para que ganes tiempo mientras te recompones de la enfermedad", expone a este diario Juan Carlos Martínez, jefe de servicio de la UCI del hospital Infanta Elena de Huelva.

Las Unidades de Cuidados Intensivos son espacios físicos que, "fundamentalmente, servimos de apoyo al resto del hospital", sostiene Martínez, al tiempo que tilda la especialidad de "transversal" porque se nutre de pacientes del área de Urgencias -lo más habitual-, de quirófano y de la planta de Medicina Interna "ante cualquier situación que exija una vigilancia constante y estrecha durante 24 horas".
Cuatro patas conforman las tareas que se llevan a cabo en cuidados intensivos del hospital Infanta Elena. Además de la asistencia al paciente crítico, figuran la sedación; la implantación de marcapasos y consultas de revisión; y la extracción de órganos, "pues muchas veces ingresan pacientes en UCI porque si en algún momento fallecen podemos y debemos solicitar los órganos para un trasplante", explica el doctor Martínez.
Una UCI, una unidad con ritmo propio
La Unidad de Cuidados Intensivos del hospital Infanta Elena está atendida por siete facultativos, cuatro enfermeras y tres auxiliares de enfermería, además del personal de limpieza. Todos ellos tienen sus ojos puestos en los 10 boxes que aloja este servicio, los cuáles disponen de una cama con un colchón hospitalario, un monitor multiparamétrico -mide la presión arterial, la saturación de oxígeno, la señal eléctrica del corazón...- y un respirador. Elementos básicos a los que se les pueden añadir otros, por ejemplo, un sistema de monitorización hemodinámica, con el que se mide el funcionamiento cardiovascular del paciente crítico. Los monitores de cada cama los controla una central desde la que, añade Juan Carlos Martínez, "con un simple vistazo, sabes lo que le está pasado a cada paciente".
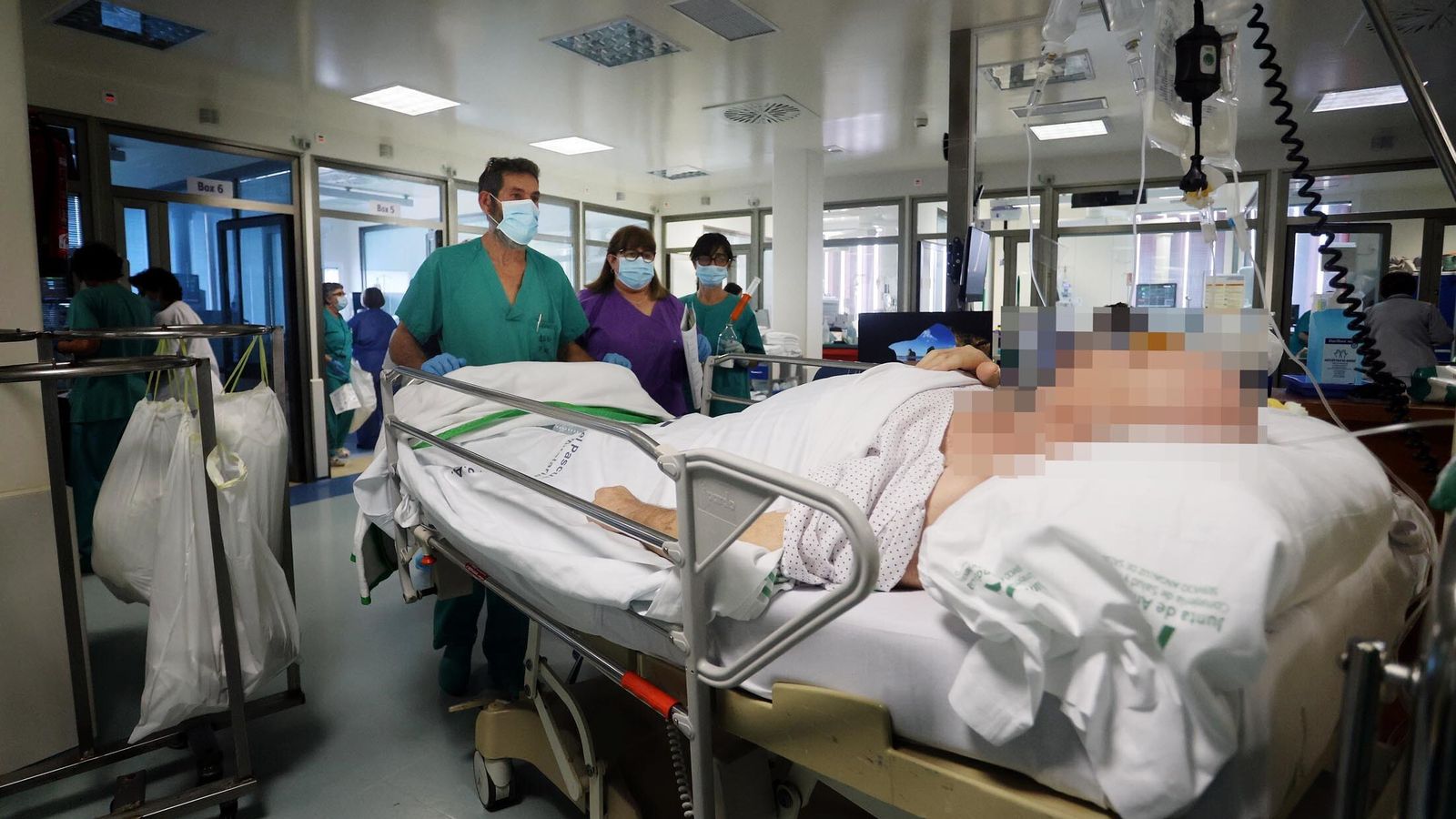
Los facultativos tienen a las 8:30 su primer pase de sala, es decir, los que entran se reúnen con el facultativo que ha estado de guardia las últimas 24 horas y que, por ende, se quedó toda la tarde y toda la noche en la UCI. Este les cuenta cómo han evolucionado los pacientes, además del resto de llamadas recibidas desde otros servicios del hospital, fundamentalmente de Urgencias.
Este mismo pase de sala lo tiene también el equipo de enfermería que, según explica la supervisora de Enfermería, Ana Gómez, "una vez tenemos la información a primera hora de la mañana, hacemos una sesión para tener el control de todo lo que pudiera ocurrir y pasamos a los tratamientos, al aseo y, en resumen, a todos los cuidados oportunos que el paciente requiere". Igualmente, también se procede a todas las pruebas médicas programadas hasta que el equipo médico vuelve a tener un segundo pase de sala pasado el mediodía, en el que se pone en común todo lo que se ha visto durante la mañana.
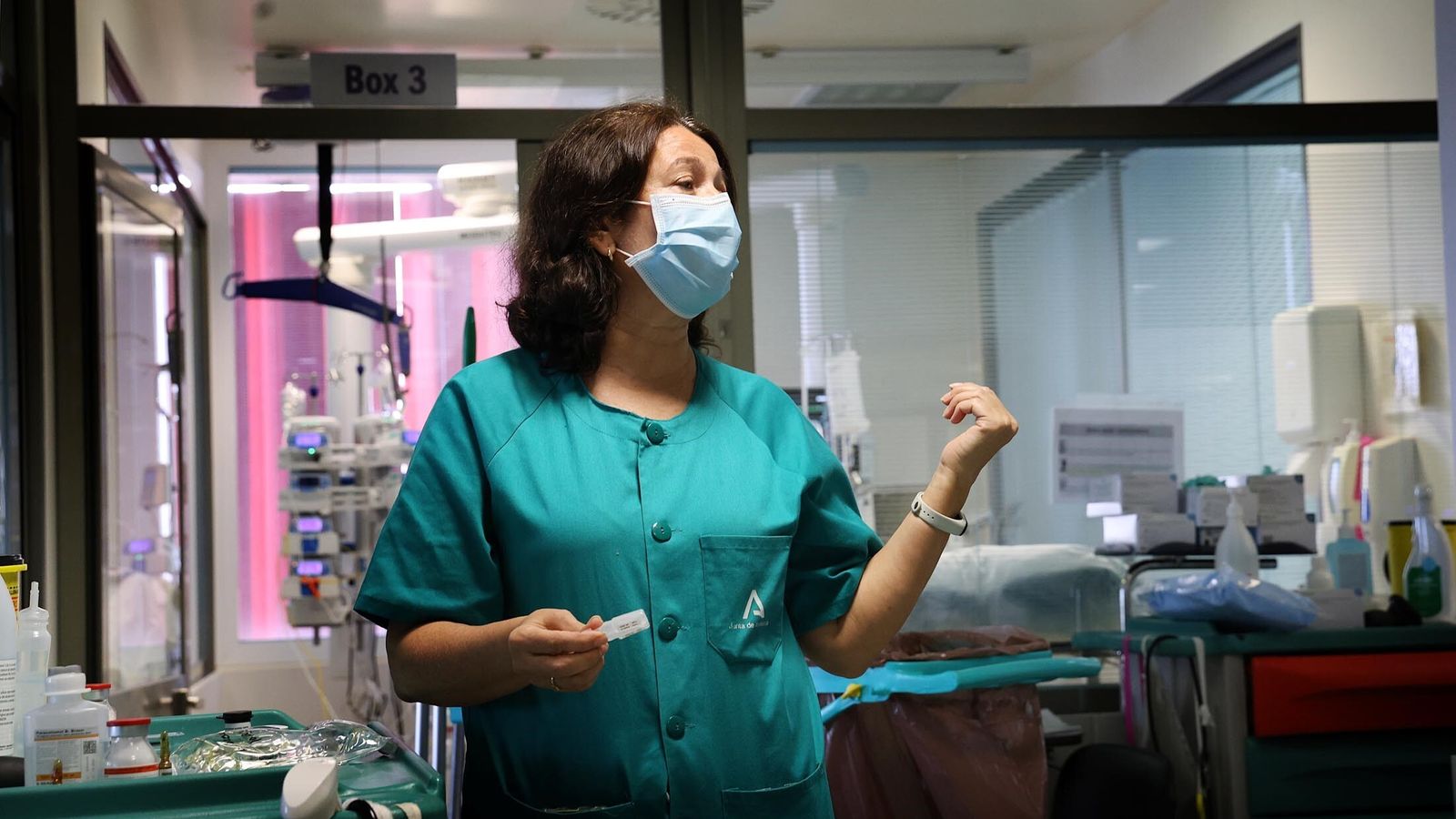
Paralelamente, Ana Gómez se encarga de llamar uno por uno a los familiares de los pacientes. Es la llamada que más ansían y no pocas veces se ponen nerviosos cuando la misma tarda más de lo que ellos desearían. El motivo de que un llamada se haga más de rogar no es otro que, "sigo un orden, a veces por arriba y a veces por abajo para que no se acostumbren a un horario concreto", sostiene la supervisora, por lo que "el que un día es el primero, al siguiente es el último". Después de la pandemia de la Covid-19, que obligó a que la llamada fuera el único método de contacto con la familia, el entorno del paciente "se ha acostumbrado a recibir una llamada temprano y a seguir luego con su rutina". Esta cita ineludible requiere "ser realista con lo que les dices" y no está exenta de momentos duros, "como en los que tienes que decir que el pronóstico no es bueno", añade.
El contacto con los familiares se vuelve muy estrecho por el estado crítico del paciente. El facultativo les habla del pronóstico y del tratamiento, mientras que la enfermera lo hace de los cuidados, "si ha dormido, si está tranquilo, si tiene fiebre, si orina...", sostiene Gómez. Además, hay dos pases de familiares a lo largo del día, uno a las 13:30 y otros a las 19:30 -horarios aproximados-, lo que les permite estar in situ con los pacientes.

Sin lugar para la improvisación
El jefe de la UCI, Juan Carlos Martínez, pone de manifiesto que en la medicina en general, y en la intensiva en particular, "no se improvisa nada, todo está protocolizado". En este sentido, destaca la razón de ser de las unidades de cuidados intensivos, que asisten patologías tiempo-dependientes o, lo que es lo mismo, "aquellas en las que una actuación clínica temprana tiene mucho peso en la evolución del paciente". Sucede así, por ejemplo, con los ictus, donde "una actuación a tiempo puede hacer que las secuelas neurológicas sean mínimas, puede ser la diferencia entre subir o no un escalón".
Una especialidad no se entiende "sin un alma común y una forma concreta de hacer las cosas", explica Martínez, que define a la medicina intensiva como "muy polivalente, en tanto que abarca desde políticas de antibióticos hasta las nutriciones, pasando por técnicas de sedación y analgesia, que es lo que requiere la atención de un paciente crítico".

"Nosotros hacemos las cosas desde el minuto 1 pensando que el paciente no va a fallecer", sostiene el doctor, quien añade que, "no porque venga con mucha gravedad, vamos a dejar de esforzarnos". Lo más gratificante es "hacer las cosas correctas y protocolizadas, siempre valorando la autonomía del paciente y lo que los familiares también te digan".
El lado humano de los cuidados intensivos
La UCI del hospital Infanta Elena se nutre de un cálido grupo humano que, con mimo y cariño, asisten al paciente las 24 horas del día. Ellos mismos son los que idean todo tipo de acción para que estar en una cama boca arriba no se convierta en una pesadilla. De ahí que impulsen algo tan básico como la entrada de libros o dispositivos electrónicos para los que pueden hacer uso de ellos hasta idear la salida al aire libre de aquel que tiene una estancia muy prolongada. "Tuvimos un paciente que estuvo 20 meses en la UCI, por lo que llega el momento en el que determinas que lo que necesita es ver el sol. Lo montamos en una silla con su respirador, médico, celador y enfermera y así fue", recuerda Ana Gómez.
Otro caso llamativo fue el de una mujer con paraplejia que "iba a fallecer" y como "nos hizo saber que quería morir en casa, adiestramos a la cuidadora durante un mes para que le proporcionara en su hogar todos los cuidados que aquí le dábamos".
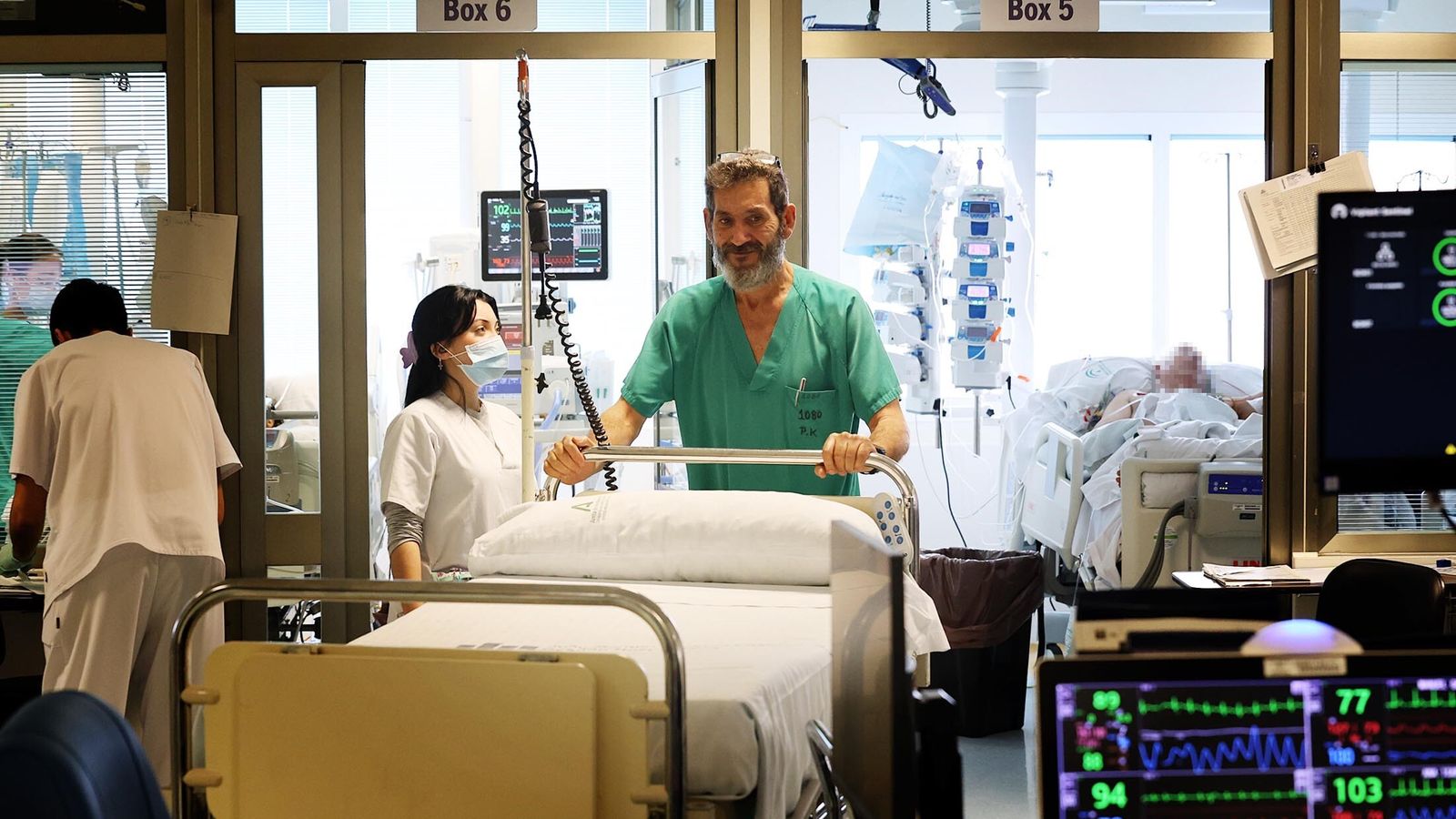
Además de estas ideas, también son fundamentales los gestos de afecto. Por ejemplo que, a excepción del aseo, "yo no use guantes cuando voy a darle una palmada de ánimo, un guante es frío y necesitan ese contacto de piel porque nos sienten su familia"; la decoración de la habitación con dibujos de los nietos para hacer suyo el espacio; o el animar a los familiares a hablarles y tocarles cuando nos preguntan. "Les decimos siempre lo mismo, si a ti te hace bien, al paciente también", cuenta la supervisora de Enfermería.
"Damos tantos cuidados que tienen una dependencia de estos cuidados y visitas cuando luego pasan a planta" y así se lo hacen saber pacientes y familiares a los propios profesionales de la UCI, un rincón del hospital que regala el hogar a todos los que pasan por allí.
También te puede interesar
Lo último









